糖尿病とは
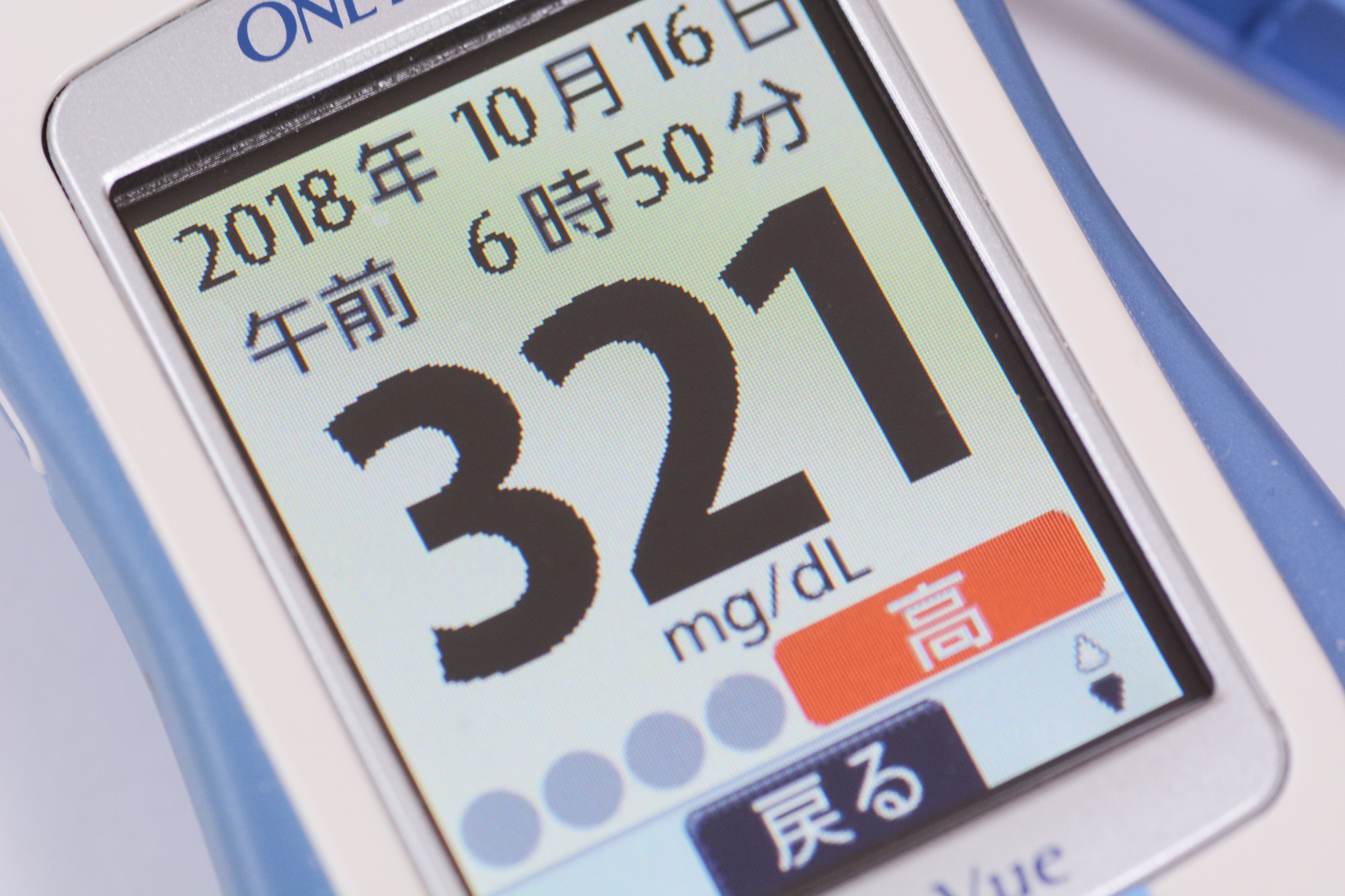
糖尿病は、インスリンの不足または機能不全により血糖値が慢性的に高くなる状態です。適切な治療を行わないと、動脈硬化が進み、心筋梗塞や脳卒中などの重篤な疾患のリスクが増大します。また、糖尿病特有の合併症である網膜症、腎症、神経障害は生活の質を大きく低下させるため、無症状であっても治療は必須です。血糖値の異常が見られる場合や糖尿病の診断を受けている方は、専門医の診察を受けるようにしましょう。
糖尿病の種類
生活の乱れで発症する
「2型糖尿病」
2型糖尿病は、主に不適切な生活習慣が原因でインスリンの効果が不十分となり、結果として血糖値が慢性的に高い状態になります。このタイプの糖尿病は、インスリン治療なしで生活習慣の改善によって管理することが可能な場合が多いため、「インスリン非依存性糖尿病」とも称されます。
若くても発症する
「1型糖尿病」
糖尿病には1型と2型があり、それぞれ異なる原因によって発症します。大多数の糖尿病患者は2型糖尿病であり、これは生活習慣に関連するタイプです。
1型糖尿病は、遺伝的な要因やウイルス感染、自己免疫反応によってインスリンの分泌が停止し、結果として血糖値が慢性的に高くなります。このタイプはインスリン注射による治療が必要で、「インスリン依存性糖尿病」とも呼ばれます。\s
妊娠糖尿病
妊娠糖尿病は、妊娠によって初めて明らかになる、糖尿病未満の血糖値上昇です。赤ちゃんへの栄養供給のため、適切な血糖コントロールが必要です。妊婦は通常、空腹時に低い血糖値を示しますが、食後は胎盤ホルモンの影響で血糖値が上昇しやすくなります。出産後には血糖値は通常に戻ることが多いですが、妊娠糖尿病の経験者は将来的に糖尿病になるリスクが高くなるとされています。
その他
糖尿病は、他の病気や特定の薬の使用によっても引き起こされることがあり、これらの要因が血糖値を上昇させることが糖尿病の発症につながる場合があります。
糖尿病の症状
2型糖尿病
2型糖尿病の初期段階ではしばしば自覚症状がなく、症状が現れる場合でもそれは徐々に起こります。以下はその症状です。
- 常に疲れやすい。
- 皮膚が異常に乾燥し、かゆみを感じる。
- 手足の感覚が鈍くなるか、ピリピリとした痛みがある。
- 感染症にかかりやすくなる。
- 通常よりも頻繁に尿意を感じる。
- 目がぼやけることがある。
- 男性では勃起不全(ED)が起こることがある。
- 切り傷や皮膚の傷がなかなか治らない。
- 強い空腹感や喉の渇きを感じる。
1型糖尿病
糖尿病の症状は通常、急に現れることが多いです。主な症状には以下のようなものがあります。
- 通常よりも強い喉の渇きを感じる。
- いつもよりも頻繁に尿意を感じる。
- 急激な体重の減少。
- 通常の活動にもかかわらず、極度の疲れを感じる。
糖尿病リスクをセルフチェック

- 男性は40歳以上、女性は50歳以上
- 糖尿病を持つ家族や親戚がいる
- BMIが25以上【BMI=体重kg ÷ (身長m)2】または最近体重が増加
- 通常よりも喉の渇きが強い
- 食欲があるにも関わらず、体重が減少
- 健康診断で尿中に糖があると指摘された
- 尿の異常な臭いがする
- 排尿後も尿が残っている感じがする
- 尿の回数が増え、特に夜間のトイレの回数が多い
- 全身のだるさや疲れやすさ
- 手足のむくみ
- 夕食後すぐに眠ってしまう
- 頻繁に外食をする
- 食事を抜いた後の過食
- 甘いお菓子やジュースの頻繁な摂取
- 運動の習慣がなく、車をよく利用する
- タバコを吸う習慣がある
- ストレスが多い職業に就いている
これらの項目に5つ当てはまる場合は、糖尿病の可能性が高いため、早めに検査を受けることをお勧めします。
糖尿病の原因
2型糖尿病
2型糖尿病は、インスリンの分泌減少や機能不全により発症し、主に中高年に多いですが、若年層でも増加傾向にあります。日本では、糖尿病患者の約90%がこのタイプです。日本人は遺伝的にインスリン分泌が低い傾向があるとされ、高カロリー食、運動不足、肥満、ストレス、加齢などの生活習慣が発症に影響します。そのため、2型糖尿病は生活習慣病とも呼ばれます。肥満でなくても、内臓脂肪の増加によるメタボリックシンドロームがあると、糖尿病になりやすいとされています。
1型糖尿病
インスリンを生成する膵臓の細胞が破壊されることにより、インスリンの産生が停止し、糖尿病が発症します。子供や若い方によく見られる傾向があります。
妊娠糖尿病
妊娠期間中は、インスリンの分泌や効果が不十分になりがちで、その結果血糖値が上昇しやすくなります。妊娠によって胎盤から分泌されるホルモンがインスリンの作用を弱め、また胎盤でインスリンを分解する酵素が生成されるため、通常時に比べて血糖値が高くなりがちです。特に妊娠後期には高血糖状態になることがあり、一定の基準を超えた場合、妊娠糖尿病と診断されやすくなります。
その他
糖尿病は遺伝子の異常が原因である場合もあれば、他の疾患や薬の使用が関連している場合もあります。
糖尿病が怖い理由は合併症
糖尿病は、神経障害、視力障害、腎機能障害といった多様な合併症を引き起こすことで知られており、これらは「3大合併症」と呼ばれています。さらに、心臓病や脳卒中など、生命に直接影響を及ぼす動脈硬化の原因となることも明らかになっています。糖尿病は、自覚症状がない間にも合併症が進行しており、気づいた時には日常生活に支障をきたしていることが珍しくありません。
しかし、血糖値を適切に管理することで、これらの合併症を防ぐことが可能です。そのため、治療を怠らず、血糖値を適正な範囲に保つことが重要です。
糖尿病神経障害
糖尿病神経障害は、高血糖が原因で手足の神経に損傷を与え、足の先端や裏、指先に痛みやしびれのような感覚異常が生じる状態です。これらの症状は通常、手袋や靴下に覆われる範囲で、両側に均等に現れます。痛みが長期化したり、感覚が鈍くなったりすると、足の潰瘍や壊疽に進行することもあります。感覚異常を感じたら、速やかに医師の診察を受けることが重要です。
糖尿病網膜症
糖尿病網膜症は、網膜の微細な血管が高血糖によって徐々に損傷を受ける病態で、進行すると視力喪失に繋がる可能性が高まります。この合併症は、症状を自覚することなく進行するため、定期的な眼底検査による早期発見と治療が重要です。少なくとも年に1回は検査を受けることをお勧めします。
糖尿病腎症
糖尿病腎症は、高血糖によって腎臓の微細な血管が徐々に損傷を受ける状態です。この病態が進行すると腎臓の排泄機能が低下し、最終的には透析を余儀なくされる危険性があります。症状が表れる前に進行するため、腎機能の定期的なチェックが重要です。
動脈硬化
(脳卒中・心臓病)
糖尿病は動脈硬化を促進し、心臓病や脳卒中などの重篤な疾患のリスクを高めます。特に食後の血糖値の上昇は、動脈硬化の進行に大きく寄与します。糖尿病だけでなく、高血圧、脂質異常症、肥満といった生活習慣病を適切に管理することが、動脈硬化の予防には不可欠です。これらの病気が同時に存在すると、動脈硬化はさらに進行し、心臓病や脳卒中の発症リスクが増大します。このため、これらの病気は合わせて「死の四重奏」とも称されています。
糖尿病の検査
糖尿病の診断には、血液検査と尿検査が用いられ、これらの検査を組み合わせて行うことが推奨されます。
採血
 糖尿病の診断には、血糖値とHbA1cの血液検査が一般的です。血糖値は食前と食後の血中糖濃度を測定し、インスリンの機能を評価します。HbA1cは過去1-2ヶ月の平均血糖値を反映し、短期間の生活習慣変更では改善されません。さらに、血中インスリンとC-ペプチドの検査により、インスリンの分泌量と効果を評価し、治療方針を決定します。
糖尿病の診断には、血糖値とHbA1cの血液検査が一般的です。血糖値は食前と食後の血中糖濃度を測定し、インスリンの機能を評価します。HbA1cは過去1-2ヶ月の平均血糖値を反映し、短期間の生活習慣変更では改善されません。さらに、血中インスリンとC-ペプチドの検査により、インスリンの分泌量と効果を評価し、治療方針を決定します。
※HbA1c:過去1-2ヶ月の平均血糖値
※血中インスリン、C-ペプチド:インスリンの分泌と効果の評価
尿検査
 糖尿病の尿検査には、特に尿中アルブミンの測定が含まれます。この検査は、糖尿病による腎機能障害を早期に検出する重要な指標となります。尿中にアルブミンが検出される場合、将来的に透析が必要になるリスクが高まるため、定期的な検査が推奨されます。
糖尿病の尿検査には、特に尿中アルブミンの測定が含まれます。この検査は、糖尿病による腎機能障害を早期に検出する重要な指標となります。尿中にアルブミンが検出される場合、将来的に透析が必要になるリスクが高まるため、定期的な検査が推奨されます。
糖尿病の診断基準
日本糖尿病学会の診断基準によると、糖尿病は以下のように分類されます。
糖尿病型
空腹時血糖値が126mg ⁄ dl以上
もしくはブドウ糖負荷試験血糖値が200mg ⁄ dl以上
※ブドウ糖負荷試験は、空腹時血糖値が高いと判断された患者様を対象に、2次検査として実施される検査です。
後日の検査で同じような結果が確認された場合、糖尿病の診断がつきます。
境界型
空腹時血糖値が110mg ⁄ dl以上~126mg ⁄ dl未満
ブドウ糖負荷試験での血糖値が140mg ⁄ dl以上~200mg ⁄ dl未満
※この状態では「糖尿病予備軍」と見なされます。
正常型
空腹時血糖値が110mg ⁄ dl未満
ブドウ糖負荷試験血糖値が140mg ⁄ dl未満
糖尿病の診断と治療は、血糖値の数値だけでなく、肥満や他の疾患の有無を含めた総合的な医師の評価に基づきます。
特に注意が必要なのは「境界型」、つまり糖尿病の一歩手前とされる状態です。これは血糖値に警戒が必要であることを意味します。また、食後高血糖の状態も見逃せません。糖尿病予備軍と診断された場合は、定期的にブドウ糖負荷試験を受け、食後の血糖値の動向をチェックすることが重要です。
糖尿病の治療
2型糖尿病と1型糖尿病には、それぞれ異なる治療法が適用されます。これらのタイプごとに適した治療を進めていくことが重要です。
2型糖尿病
2型糖尿病治療の基盤は食事と運動にあります。これらの方法で血糖レベルを適切に調整できない場合、薬物治療が補助的に用いられます。薬物治療によっても血糖が十分にコントロールされない時は、インスリン治療を追加します。
食事療法
過剰な食事や飲酒は控え、バランスの取れた食生活を心がけます。食事の際には、丁寧に噛んでゆっくりと食べること、就寝前の食事を避けることが重要です。食事の順番として、野菜から始め、汁物、おかず、そして最後に主食(ごはんやパンなど)を摂ることが推奨されています。この順序で食べることにより、血糖値の急激な上昇を抑えることが可能です。
運動療法
適切な運動を通じて糖の代謝を促進し、血糖値を管理することができます。筋肉量を増やすことによっても、糖の代謝率を向上させる効果があります。そのため、有酸素運動と併せて筋力トレーニングを行うことが推奨されます。
薬物療法
血糖値を管理するために薬物療法が用いられることがあります。内服薬のほか、GLP-1受容体作動薬という種類の注射薬が含まれることがあります。
インスリン療法
インスリン治療においては、患者様ご自身がインスリンを注射することになります。利用されるインスリンには、超速効型、速効型、中間型、配合型、持続型など、様々なタイプが存在します。
1型糖尿病
1型糖尿病では、膵臓がインスリンを生成できないため、診断が確定した時点でインスリン治療を開始する必要があります。
糖尿病は治る?
糖尿病を一度発症すると、医学的には「完治」という状態にはなりません。完治とは、病気の原因が完全に除去された状態を指しますが、糖尿病はその基準には当てはまらないのです。
しかし、「寛解」という状態にはなることが可能です。寛解とは、病気の活動が抑えられ、症状が現れない状態を意味します。再発の可能性は残りますが、寛解状態では病気の影響を感じることはありません。
特に2型糖尿病は、インスリンが適切に分泌されていれば血糖コントロールが可能です。適切な治療と生活習慣の改善により、薬を使用しなくても健康を維持できる状態に改善することができます。
糖尿病の食事

糖尿病の管理には、バランスの取れた食事と規則正しい食習慣が欠かせません。炭水化物、タンパク質、野菜、果物、脂質の摂取に注意しながら、健康的な食生活を心がけましょう。具体的な食事計画やアドバイスについては、医師と相談しながら進めることが大切です。
バランスの良い食事を心がける
主食(炭水化物)、主菜(タンパク質)、副菜(野菜)、果物、乳製品など、バランスよく摂ることが大切です。
食事の量と質を適切に調整し、偏りのない食事を心がけましょう。
規則正しい食事をする
一日三食、規則正しい時間に食事を摂ることが重要です。食事の間隔を一定に保つことで血糖値の急上昇を防ぎます。食べ過ぎを防ぐために、食事はゆっくりとよく噛んで食べましょう。
具体的な食事のポイント
炭水化物(主食)
- 炭水化物は血糖値に直接影響を与えるため、適量を守ることが重要です。
- 玄米や全粒粉パン、オートミールなど、血糖値の上昇が緩やかな低GI食品を選びましょう。
- 食物繊維は血糖値の上昇を緩やかにする効果があります。野菜、豆類、全粒穀物を積極的に摂りましょう。
タンパク質(主菜)
- 鶏胸肉、魚、豆腐、低脂肪乳製品など、脂肪の少ないタンパク質源を選びましょう。
- タンパク質も過剰摂取は避け、適度な量を心がけましょう。
野菜(副菜)
- 色とりどりの野菜を摂ることで、ビタミンやミネラルをバランスよく補給できます。
- ブロッコリー、ほうれん草、にんじんなど、栄養価の高い緑黄色野菜を積極的に摂りましょう。
果物
- 果物には糖分が含まれるため、摂りすぎに注意しましょう。適量を守り、一度に大量に食べないようにします。
- ベリー類やキウイフルーツなど、比較的糖質の低い果物を選ぶと良いです。
脂質
- オリーブオイル、アボカド、ナッツ類など、健康的な不飽和脂肪酸を摂りましょう。
- バター、ラード、加工食品など、飽和脂肪酸やトランス脂肪酸を含む食品は控えましょう。
飲み物
- 水やお茶など、カロリーのない飲み物を選びましょう。
- 糖分が多いジュースや清涼飲料水は控えましょう。










